
Buongiorno amiche, oggi ho una bella novità da raccontarvi! Ho appena scoperto che, a quanto pare, esistono delle molecole naturali che possono aiutare nella gestione di quei fibromi uterini che […]

Buongiorno amiche, oggi ho una bella novità da raccontarvi! Ho appena scoperto che, a quanto pare, esistono delle molecole naturali che possono aiutare nella gestione di quei fibromi uterini che […]

Articolo della Dott.sa Simona Tomasi Cont Buongiorno a tutte, oggi, nel mio appuntamento mensile insieme a voi, avrei voluto parlarvi dell’importanza di condividere le emozioni con le persone che ci […]

Come vi avevo anticipato tempo fa, purtroppo all’Ospedale Niguarda il trattamento dei fibromi con ultrasuini focalizzati è bloccato perchè il macchinario è in riparazione. Qualche giorno fa però Francesca mi […]
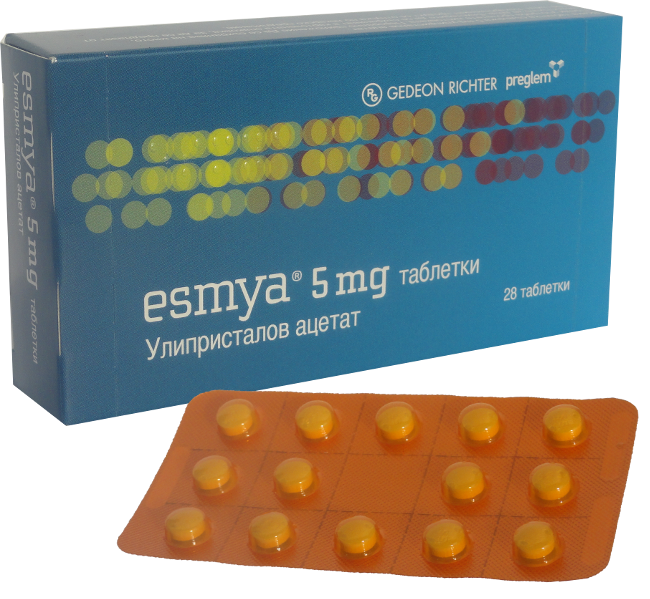
Come vi avevo promesso, il dr Uccella, Primario di Ostetricia e Ginecologia presso l’ospedale di Biella, mi ha aiutata a fare un po’ di chiarezza su Esmya, rispondendo alle domande […]

Vi avevo già raccontato tempo fa della collaborazione intrapresa con la dottoressa Simona Tomasi Cont, psicologa e psicoterapeuta. Credo abbiate anche letto i suoi articoli a proposito della gestione della […]

Articolo della Dott.sa Simona Tomasi Cont Leggendo i vostri racconti, ho colto come la rabbia sia una delle emozioni più frequenti espresse tra le righe: la rabbia per ciò che […]
Ultimamente torna spesso, nelle vostre email e nei vostri messaggi, il discorso relativo agli esami istologici effettuati sui fibromi dopo l’intervento chirurgico di rimozione degli stessi. L’esito dell’esame istologico fornisce […]

Tempo fa avevo ricevuto la mail del dottor Stefano Scarperi, che si occupa di ginecologia presso l’Azienda Ospedaliera Universitaria Integrata di Verona. Il dottore voleva informarmi riguardo il fatto che […]

Come vi avevo anticipato gli studi che mi aveva inviato Teresa (ricercatrice all’estero) riguardo le tecniche di trattamento dei fibromi e le relative recidive erano due. Il primo, che ho […]